【广东高尚医学影像】多模态影像|颅内淋巴瘤PET-MR融合显像1例
病史摘要
患者:女;62岁
失眠伴记忆力减退近一月入院检查,无头痛、呕吐、四肢活动正常
外院CT提示,颅内多发占位,转移瘤可能
肿瘤标志物:未见异常增高
影像图
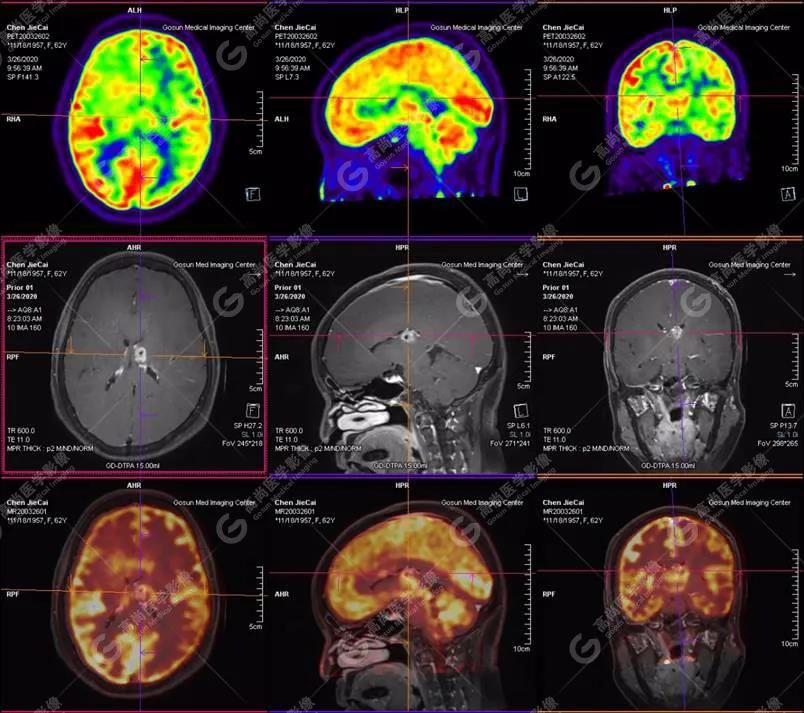
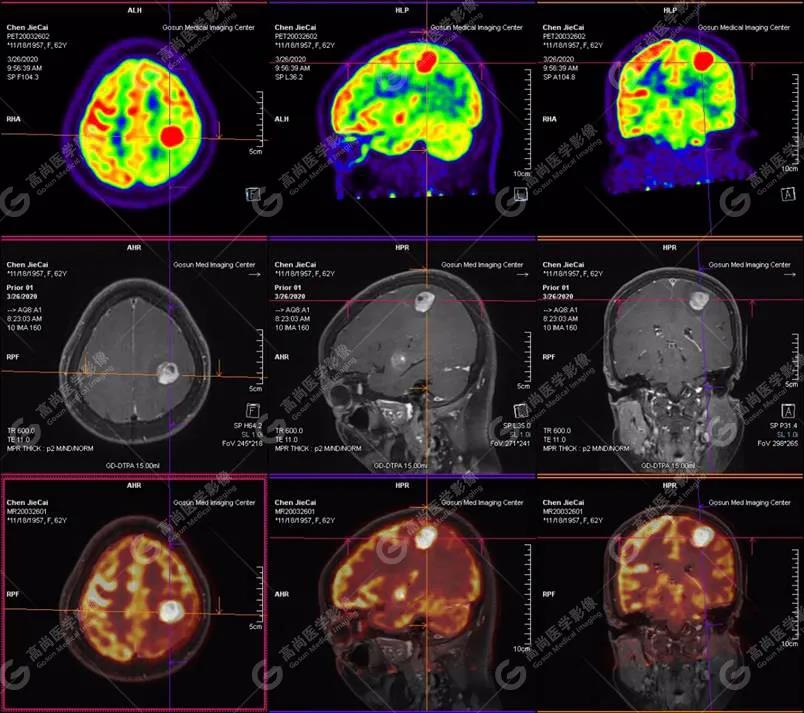
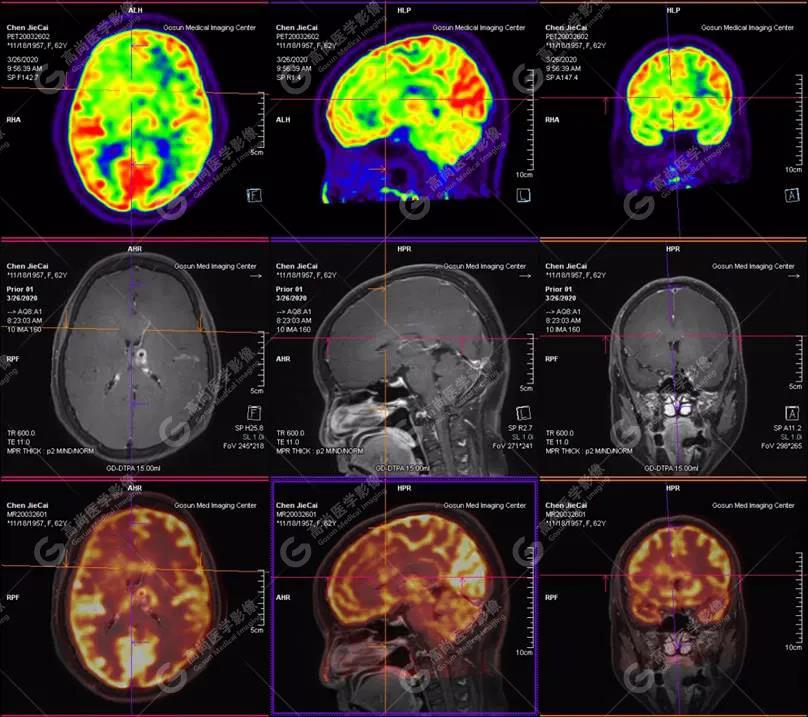
PET-MR融合诊断
左侧颞叶、顶叶、左侧基底节区及胼胝体部多发结节状高代谢病灶,部分合并囊变、出血,MR平扫+增强示不均匀轻、中度强化,综合考虑为颅内原发恶性肿瘤,以淋巴瘤可能性大
病理结果
弥漫大B细胞淋巴瘤
颅内原发恶性淋巴瘤(IPML)
颅内原发恶性淋巴瘤(IPML)在颅内肿瘤中发病率低于2%,确切病因尚不清楚,绝大多数为B细胞源性非霍奇金淋巴瘤,大致可分为3种类型:脑实质型、脑膜型和脑室壁弥漫浸润型。
肿瘤可发生于颅内任何部位,多见于大脑深部和中线结构,好发于基底神经节、胼胝体、脑室周围白质和小脑蚓部。本病临床表现无特异性,依肿瘤所在部位而异,多以颅内高压和局灶性体征首发。本病病程短,进展快,预后差,其生长特点为多中心生长,即使单发病灶也是多中心生长病灶的融合,导致与脑转移病灶诊断上鉴别困难。
淋巴瘤病变多位于中线两旁的深部脑实质、侧脑室周围及脑表面,甚少累及脑膜和颅骨,幕上多于幕下,呈分叶状或握拳状,水肿及占位效应较轻,部分病灶内可见囊变、出血及其边缘的硬环征、尖角征、脐凹征,增强扫描呈现的“脐凹征或者“握拳征”是淋巴瘤较为特征性的一个表现。
18F-FDG PET PET显像中呈明显高代谢病灶。
1.脑转移瘤:一般能找到原发肿瘤灶,大多数颅内转移瘤位于灰白质交界处,有明显的瘤周水肿及占位效应,常为“小结节大水肿”表现,大部分病灶中心坏死呈环形强化。
2.胶质瘤:恶性胶质瘤密度/信号多不均匀,肿瘤常见坏死、囊变,囊变区通常较大,不规则,肿瘤边界不清,呈分叶状,非均质性,占位征象多较严重,某些类型胶质瘤可有钙化斑,如少枝胶质细胞瘤,而淋巴瘤密度/信号多较为均匀,囊变坏死及钙化少见,且瘤周水肿及占位效应较轻,强化多较均匀,而且易侵犯室管膜,对18F-FDG摄取程度明显高于恶性胶质瘤[1]。
颅内淋巴瘤对化疗和放疗敏感,早期诊断、适当的化疗和放疗患者生存率高。由于以往颅内原发性淋巴瘤发病率较低,对其认识不足,术前误诊率仍然较高,不必要的开颅率高。因单纯手术治疗的 平均存活时间仅约1~5个月[2],手术切除不能改善患者的预后;化疗、放疗的生存率高。
颅内恶性淋巴瘤对18F-FDG的摄取率很高,一般SUV在5~10以上,18F-FDG PET显像中摄取明显高于正常脑皮层,因此具有特征性。
PET/CT-MR检查是原发颅内恶性淋巴瘤的重要检查方法,能有效提高诊断正确率;在早期发现、准确分期、放化疗后检测具有极重要的作用。
•引用:
[1]刘 羽,尹吉林,王欣璐,欧阳习,周峥,李金山 颅内原发性恶性淋巴瘤18F—FDG PET/CT显像3例 中国临床医学杂志 2010,Uol.21,No6•
[2]National Cancer Institute.Primary CNS Lymphoma neatment, http://www.meb.uni一]boIlll.de/Cancemet/CDR0000062768山tml. 2012.2.1.
作者简介

彭 李 住院医师
毕业于南方医科大学影像本科,从事影像诊断工作10余年,曾在广州武警总队医院放射科及南部战区空军医院PET/CT中心工作学习,诊断病例约1万列,积累了丰富的影像诊断临床经验。
擅长:对全身各系统的常见病、少见病的影像诊断具有丰富的读片经验,尤其对肺部小结节的诊断及鉴别诊断有较深的研究。
(本文系高尚医学影像原创,如无授权禁止转载;)
相关阅读: