腺样囊性癌一例【西安高尚病例】
病史摘要
女,69岁,发现左侧口底肿物1月余,局部肿胀,无红热痛。
MR影像图
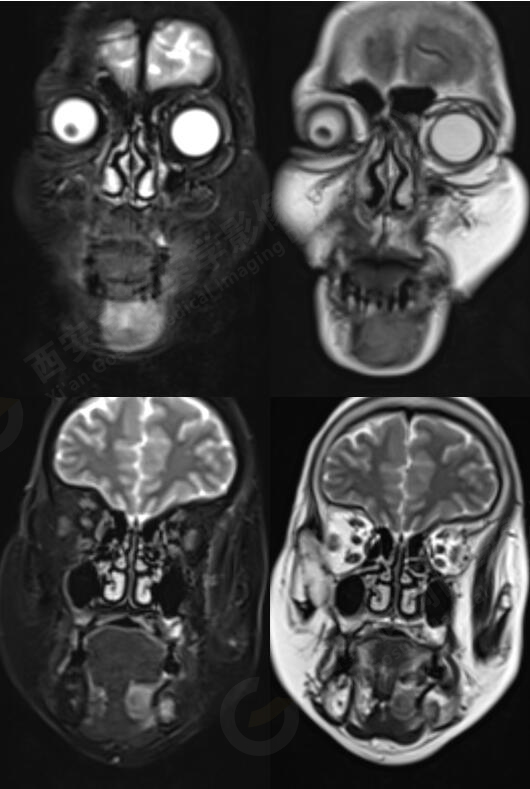
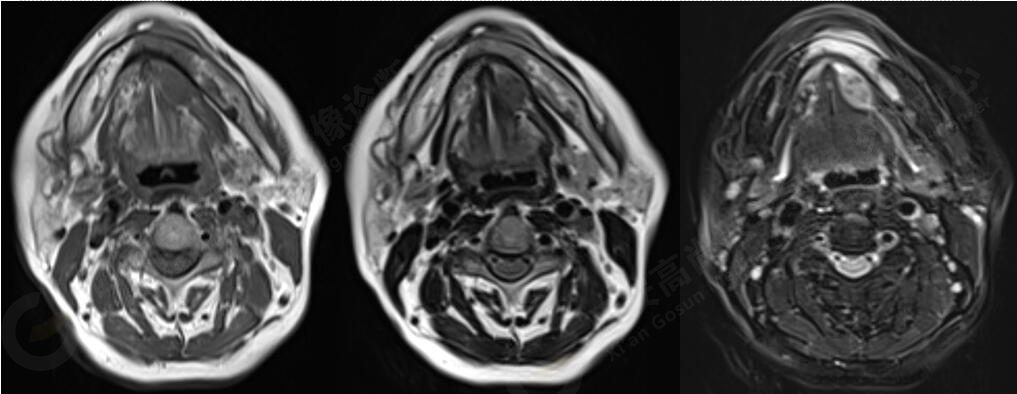
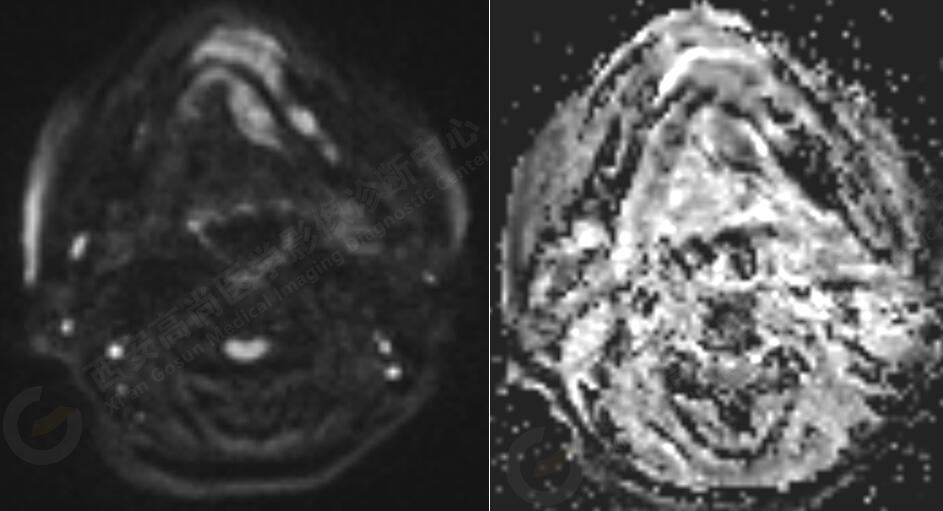
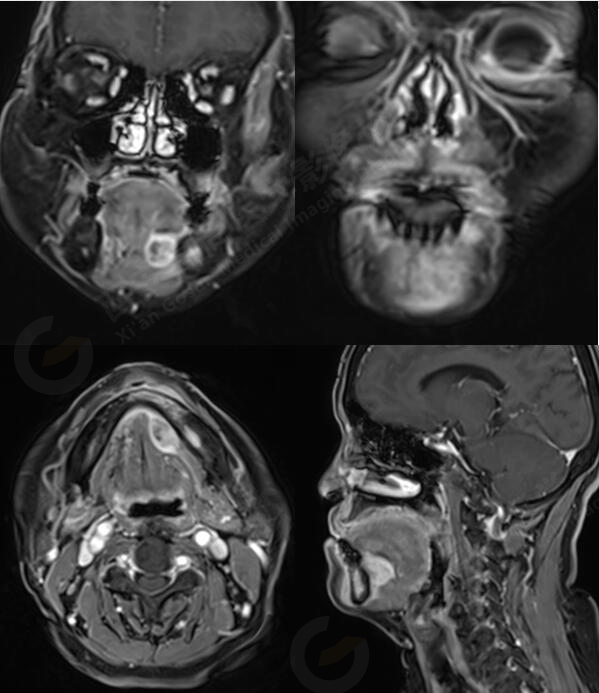
MR平扫+增强:左侧口底部下颌骨周围见大小约3.4cmX3.3cmX3.3cm的团块状稍长T1稍长T2信号,压脂像上呈稍高信号,病灶边缘清晰,形态不规则,下颌骨骨质破坏,强化扫描示:左侧下颌骨周围病灶呈不均匀明显强化,边缘强化为著。
MR诊断
左侧口底部下颌骨周围占位,鳞Ca可能。
随访

病例分析
此肿瘤位于左侧口底部下颌骨周围,未见明显囊变,下颌骨骨质破坏,DWI像上病灶呈明显低信号,ADC图上呈低信号,增强后不均匀明显强化,病人年龄较大,可以考虑恶性肿瘤,口底好发鳞癌。
腺样囊性癌(adenoid cystic carcinoma,ACC)
1.概述:起源于涎腺组织的一种少见恶性肿瘤,约占头颈部恶性肿瘤的1%、涎腺肿瘤的10%。ACC常见于腮腺、颌下腺及小涎腺,肿瘤生长缓慢且持续,临床症状通常不典型,易侵犯神经和局部复发,晚期可发生远处转移。起源于小涎腺的ACC常发生部位为腭,其次为副鼻窦及口腔其他部位。大涎腺中常见于腮腺,其次为颌下腺,但ACC在颌下腺恶性肿瘤中所占比例较腮腺更高,约40%。
2.病理:有研究表明,ACC的肿瘤实性成分越多,预后越差,因此根据实性成分所占比例,建立了如下病理分级系统,目前已经被广泛应用。
I级:肿瘤为管状或筛状型,无实性型成分;
Ⅱ级:主要为筛状型,实性型成分小于30%;
Ⅲ级:主要为实性型。
ACC具有嗜神经生长和局部易复发的特点,晚期可远处转移至肺、骨,但淋巴结转移不常见。
3.临床:ACC常见于成年人,以40~70岁居多,男女发病率无明显差异,没有明确的危险因素。ACC生长缓慢,临床症状不典型,早期常为无痛性肿块,随着疾病的渐进性发展,患者因部位不同而出现各种症状,如位于腮腺者可见面神经麻痹,位于腭部可见溃疡或瘘管,位于喉部可见呼吸困难,位于鼻腔鼻窦时可见鼻塞、鼻衄、面部疼痛和眼部症状。
4.影像学表现:MRI具有较高的软组织分辨率,可多平面成像,能清晰显示肿瘤的大小形态及信号特征,并准确地评估病灶范围及周围结构受累情况。形态多不规则,边界不清,T1WI呈等信号,T2WI呈不均匀的高或稍高信号,增强后可见明显强化。在T2WI上可出现低信号分隔,增强后分隔强化,呈多发小囊状改变,此征象对于ACC的诊断具有一定的特异性。
CT可以很好地显示骨结构,对神经侵犯的诊断也依赖于这些神经径路上颅底孔道的骨质变化,表现为骨质破坏、边缘硬化和直径增大,但这些征象的出现相对滞后,而MRI凭借较高的软组织分辨率可以更早地发现肿瘤对神经的侵犯。MRI诊断神经侵犯的征象包括正常脂肪间隙消失、神经增粗及异常强化。国外文献报道,ACC侵犯神经的比例为51.1%~81.8%,典型者可见完全沿三叉神经走行径路的神经增粗及强化。神经侵犯是ACC的典型特点之一,但并不具有特异性,也常见于头颈部的其他肿瘤,如发病率更高的鳞状细胞癌。此外,神经的炎性增粗或水肿有时表现也类似于肿瘤浸润。CT评估神经侵犯的灵敏度和特异度分别为88%和89%,而MRI的灵敏度和特异度分别为100%和85%。MRI不仅可以准确诊断有无神经侵犯,且对其侵犯范围的评估准确率高达83.3%。由此可见对于神经侵犯的诊断评估,MRI检查要优于CT,且可以更早地发现。
5.鉴别诊断:不同部位ACC需与不同疾病相鉴别。口腔上腭、舌及颊膜等部位小涎腺的ACC需与上皮来源其他恶性肿瘤、转移瘤鉴别。鼻腔鼻窦的ACC需与鳞状细胞癌、嗅神经母细胞瘤、淋巴瘤、肉瘤、黑色素瘤等恶性肿瘤及慢性炎性反应息肉鉴别。鳞癌在T2WI上信号相对略低,肿瘤坏死多见于中央,单发、较大且边缘模糊,骨质“虫蚀状”破坏更常见,骨壁受压和窦腔扩大相对少见。嗅神经母细胞瘤以青年或中年患者多见,肿瘤邻近嗅沟,强化明显,并常累及颅内。腮腺、颌下腺及舌下腺的ACC低度恶性者需与涎腺的良性肿瘤相鉴别,高度恶性时虽在病变形态边缘等方面有别于良性肿瘤,但与其他恶性肿瘤鉴别困难,最终诊断有赖于病理检查。
综上所述,MRI由于具有较高的软组织分辨率,可多面成像,准确评估ACC病灶范围及神经受累情况,从而有利于手术切缘的确定及放疗边界的选择,优化患者的治疗方案,具有较高的临床应用价值。在诊断方面MRI表现缺乏特异性,但因其具有嗜神经生长的生物学特性,一旦发现头颈部恶性肿瘤有神经侵犯的征象,需考虑到ACC的可能性.
相关阅读

